Welche Risiken haben Implantate? Wann sollten man auf Implantate verzichten?
Parodontitis (Parodontose): Zahnlockerung durch Knochenabbau
Häufigster Grund für einen Zahnverlust
Die weitaus häufigste Grund für Zahnverlust im Erwachsenenalter ist die Parodontitis (Parodontose), die bakteriell-entzündliche Zerstörung des Zahnbetts. Die Parodontitis betrifft dabei nur in Ausnahmefällen einzelne Zähne, im Allgemeinen ist das gesamte Gebiss mehr oder weniger betroffen. Die Entscheidung, ob ein Zahn durch eine Parodontitistherapie (Parodontosebehandlung) erhalten werden kann oder entfernt werden muss, hängt von bestimmten Faktoren ab:
Ausmaß des Knochenabbaus bestimmt Zahnlockerung und Prognose
Knochenverlust mit Zahnfleischrückgang im Unterkiefer
Spätestens bei einem Knochenbettverlust von mehr als 50% wird die Prognose eine Zahnes ungünstig: Bei 70% und mehr Attachementverlust (Abbau des Zahnhalteapparats) fängt der Zahn an zu wackeln, und man wird man diesen Zahn wahrscheinlich als „hoffnungslos“ einstufen. Therapeutische Maßnahmen werden dann keinen Erfolg mehr haben.
Insbesondere wenn der Knochenabbau an einem Abschnitt die Wurzelspitze erreicht hat, ist ein Erhalt kaum mehr möglich.
Letztendlich gibt jedoch keinen absoluten Messwert, ab dem ein Zahn eindeutig entfernt werden muss. Man beobachtet auch immer wieder Zähne, die trotz starkem Knochenverlust, erstaunlich stabil bleiben. Im Frontzahnbereich haben sich zur Stabilisierung Schienungen bzw. Verblockungen bewährt, wenn der Entzündungsprozess durch eine erfolgreiche Parodontosebehandlung gestoppt werden konnten
Bei mehrwurzeligen Zähnen ist eventuell die Entfernung nur der befallenen Wurzel möglich (Wurzelamputation).
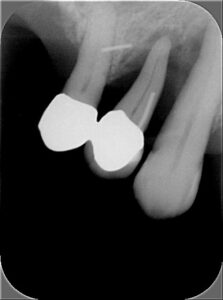
Fast vollständige Auflösung des Zahnbetts. Zahn maximal gelockert. Kein Erhalt möglich.
Entzündung des Zahnbetts oft schmerzlos
Die Parodontitis verläuft meist schleichend/chronisch und damit meist ohne stärkere Beschwerden. In akuten Phasen kann es jedoch zu starken Entzündungen mit Eiterungen (Parodontalabszeß) kommen, die erhebliche Schmerzen verursachen können. In dieser Phase kommen Zahnentfernungen häufig vor. Starke Lockerungen (durch den Knochenabbau) können ebenfalls zu Beschwerden führen. Auch hier ist die Entfernung der betroffenen Zähne naheliegend.
Zusätzliche Zahnprobleme addieren sich zur Zahnlockerung
Eine Vergesellschaftung mit einer Wurzelentzündung (wurzeltoter Zahn) kann im Sinne einer Paro-Endo-Läsion die Prognose zusätzlich verschlechtern. Das gilt natürlich auch für andere ungünstige Faktoren (tiefe Karies etc.).
Behandelbarkeit der Parodontitis
Mehrwurzelige Zähne sind schwieriger zu therapieren, da sich Bakterien in Schlupfwinkeln der Eliminierung entziehen können, insbesondere wenn der Knochen zwischen den Wurzeln befallen ist (Furkationsbefall).
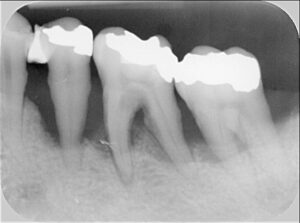
Massiver Knochenabbau der Zähne 35,36 durch Parodontitis. Zähne müssen raus. 37 erhaltbar.
Verlauf des Knochenverlusts nicht bei jedem Patienten gleich
Das Ausmaß der Entzündung ist stark von individuellen biologischen Faktoren abhängig, und die Patienten sprechen nicht alle gleich gut auf die Behandlung an. Wenn die Parodontitis trotz aller Massnahmen weiter fortschreitet, muss eine rechtzeitige Zahnentfernung diskutiert werden, um weiteren Knochenabbau zu stoppen. Sonst verliert man u. U. ein ausreichendes Knochenlager für eine Implantatbehandlung.
Lockerer Zahn als Zahnersatz-Stütze?
Ein Zahn mit Knochenabbau (vorausgesetzt, die Parodontiis ist gestoppt) kann für sich alleine durchaus noch lange funktionieren und belassen werden. Ihn in die Planung für festen Zahnersatz (z.B. eine Zahnbrücke) mit einzubeziehen ist dagegen riskant. Bei herausnehmbarem (flexiblen) Zahnersatz ist ein solcher Pfeilerzahn (z.B. Teleskopprothese) eher zu intergrieren. Siehe hierzu auch prothetische Gründe für das Zahnziehen.
Bedeutung für eine evtl. Implantatversorgung:
Implantate sind bei dieser Situation grundsätzlich möglich, da in der Regel keine tieferen Knochenentzündungen vorliegen. Der Knochenabbau kann die Implantatversorgung allerdings erschweren. Siehe auch Implantate und Parodontitis.
- Sofortimplantation: bei akuten, ausgeprägten Entzündungen wohl nur unter Antibiotikatherapie mit kalkulierbarem Risiko durchzuführen. Im entzündungsfreien Intervall durchaus gute Option
- verzögerte Sofortimplantation: meist gute Option
- Spätimplantation: Immer eine vernünftige Option. Zeitverlust mit einrechnen.
IMPLANTAT-SPEZIALISTEN IN IHRER NÄHE

Becker W, Berg L, Becker BE. Untreated periodontal disease: a longitudinal study. Periodontol. 1979 May;50(5):234-44.
Shapiro N., Retaining periodontally „hopeless“ teeth. J Am Dent Assoc. 1994
Machtei, E. E., Hirsch, I.: Retention of hopeless teeth: the effect on the adjacent proximal bone following periodontal surgery. J Periodontol 78: 2246- 2252 (2007) May;125(5):596-8, 600.
Zitzmann NU, Krastl G, Hecker H, Walter C, Waltimo T, Weiger R., Strategic considerations in treatment planning: deciding when to treat, extract, or replace a questionable tooth. J Periodontol. 2008 Jun;79(6):971-7.
Cortellini P, Stalpers G, Mollo A, Tonetti MS., Periodontal regeneration versus extraction and prosthetic replacement of teeth severely compromised by attachment loss to the apex: 5-year results of an ongoing randomized clinical trial. Clin Periodontol. 2011 Oct;38(10):915-24. doi: 10.1111/j.1600-051X.2011.01768.x.