Lichen planus der Mundschleimhaut
Wickham-Streifen meist ohne Beschwerden
Der orale Lichen planus (OLP) ist eine chronisch-entzündliche Autoimmunerkrankung, die dich in der Mundschleimhaut manifestiert. Die auch Knötchenflechte genannte Dermatose ist nicht ansteckend und gehört zu den häufigsten chronischen Mundschleimhauterkrankungen. Der Lichen ruber mucosae betrifft etwa 1-2% der Bevölkerung, wobei Frauen mittleren Alters überproportional häufig betroffen sind. Die orale Form kann isoliert auftreten oder Teil eines systemischen Lichen planus sein, der auch Haut, Genitalschleimhaut und Nägel befällt.
Charakteristisch für den Lichen planus im Mund ist sein chronisch-rezidivierender Verlauf mit phasenweiser Verschlechterung und spontanen Remissionen. Die Erkrankung kann sich über Jahre bis Jahrzehnte hinziehen und erfordert regelmäßige Kontrollen, da sie als Präkanzerose mit erhöhtem Entartungsrisiko gilt.
Früh zeige sich der Lichen im Mund
Der orale Lichen planus wird häufig zufällig bei zahnärztlichen Routineuntersuchungen entdeckt, da viele Patienten anfangs beschwerdefrei sind. Zahnärzte spielen eine zentrale Role bei Diagnosestellung, Langzeitbetreuung und Krebsfrüherkennung, da die charakteristischen Wickham-Streifen oft das erste erkennbare Zeichen der Erkrankung darstellen.
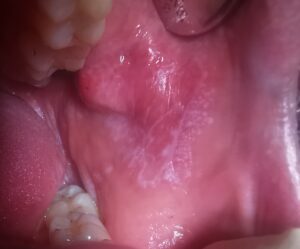
Wickham Zeichnung: weissliche netzartige Streifen in der Wange sind typisch für einen Lichen planus der Mundschleimhaut
So zeigt sich ein Lichen im Mund:
Der orale Lichen planus (Lichen ruber mucosae) zeigt ein vielgestaltiges klinisches Erscheinungsbild, das sich grundsätzlich in zwei Hauptformen unterteilt: die retikuläre (netzartige) und die erosive Form. Die retikuläre Form ist meist asymptomatisch und wird oft zufällig entdeckt, während die erosive Variante erhebliche Beschwerden verursachen kann.
Das pathognomonische Merkmal des OLP sind die sogenannten Wickham-Streifen – feine, weißliche, netzartige Linien, die an Baumwurzeln oder Spinnweben erinnern. Diese entstehen durch eine Hyperkeratose der oberflächlichen Schleimhautschichten als Reaktion auf die darunterliegende Entzündung. Die Verteilung folgt meist einem symmetrischen Muster und betrifft bevorzugt Areale mit mechanischer Belastung.
Klinische Erscheinungsformen:
Retikuläre Form (häufigste Variante):
- Wickham-Streifen: Charakteristische weiße, netzartige Linien
- Asymmetrische Verteilung: Meist beidseitiger Befall der Wangenschleimhaut
- Symptomlos: Oft Zufallsbefund bei Routineuntersuchung
- Stabile Verläufe: Wenig Tendenz zur Progression
Erosive/ulzerative Form:
- Rötliche Erosionen mit weißlichen Rändern
- Schmerzhafte Ulzerationen besonders beim Essen
- Atrophische Schleimhautareale mit erhöhter Vulnerabilität
- Blutungsneigung bei mechanischer Belastung
Befallsmuster und Lokalisation der Knötchenflechte:
- Wangenschleimhaut: Klassische Lokalisation (> 90% der Fälle)
- Zungenränder und -rücken: Häufig symmetrischer Befall
- Zahnfleisch: Desquamative Gingivitis möglich
- Lippen und Gaumen: Seltener, meist bei ausgedehnten Formen
Frühwarnzeichen und Progression:
Anfangs oft völlig beschwerdefrei, kann der OLP über Monate unbemerkt bestehen. Erste Anzeichen einer Aktivierung sind oft ein leichtes Brennen oder Rauheitsgefühl, bevor sich die charakteristischen Läsionen voll entwickeln.
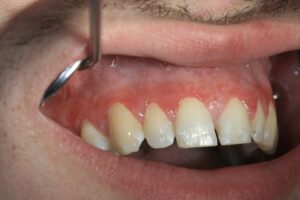
Auch auf dem Zahnfleisch gibt es typischen Lichen-Zeichnungen
Haut betroffen und auch andere Krankheiten mit Lichen assoziiert
Während der orale Lichen planus primär eine lokale Erkrankung der Mundschleimhaut darstellt, kann er Teil eines systemischen Krankheitsgeschehens sein. Etwa 15-35% der Patienten mit oralem Lichen planus entwickeln auch Hautmanifestationen, wobei die orale Form häufig der Hautbeteiligung vorausgeht.
Die allgemeinmedizinischen Interaktionen des oralen Lichen planus sind vielfältig und deuten auf eine komplexe Pathogenese hin, die über eine reine Autoimmunreaktion hinausgeht. Besonders bedeutsam sind Zusammenhänge mit Lebererkrankungen, metabolischen Störungen und anderen Autoimmunerkrankungen.
Assoziierte Erkrankungen:
- Hepatitis C-Infektion: Überdurchschnittlich häufige Assoziation
- Diabetes mellitus: Erhöhte Prävalenz bei OLP-Patienten
- Arterielle Hypertonie: Statistisch signifikante Korrelation
- Autoimmunthyreoiditis: Gehäufte gemeinsame Manifestation
Auslösende Faktoren:
Medikamentöse Trigger:
- Betablocker (besonders Propranolol)
- NSAR (nichtsteroidale Antirheumatika)
- ACE-Hemmer und Diuretika
- Antimalariamittel (Chloroquin, Hydroxychloroquin)
Psychosomatische Komponenten: Stress und psychische Belastungen können sowohl auslösend als auch verschlechternd wirken. Viele Patienten berichten über einen zeitlichen Zusammenhang zwischen belastenden Lebensereignissen und Krankheitsschüben.
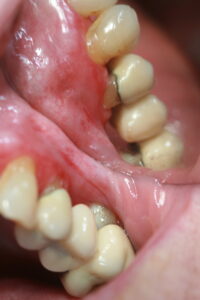
Durchaus mit einer Leukoplakie zu verwechseln: weissliche Schleimhautzeichnung
So kommt man einem Lichen auf die Spur
Die Diagnose des oralen Lichen basiert primär auf dem charakteristischen klinischen Erscheinungsbild, kann aber bei atypischen Verläufen eine histopathologische Bestätigung erfordern. Entscheidend ist die Erkennung der pathognomonischen Wickham-Streifen und des typischen Befallsmusters.
Klinische Untersuchung:
- Inspektion: Systematische Untersuchung aller Mundschleimhautareale
- Wickham-Streifen: Nachweis der charakteristischen weißlichen Netzzeichnung
- Symmetrie: Typischerweise beidseitiger, spiegelbildlicher Befall
- Anamnese: Ausschluss medikamentöser oder kontaktallergischer Ursachen
Histopathologische Diagnostik:
Bei unklaren Fällen oder Verdacht auf maligne Transformation:
- Biopsie: Entnahme aus repräsentativen Arealen
- Histologie: Band-förmige lymphozytäre Infiltration der Basalmembran
- Immunfluoreszenz: Zum Ausschluss bullöser Autoimmunerkrankungen
Ergänzende Untersuchungen:
- Hepatitis-Serologie: Screening auf Hepatitis B und C
- Blutzucker: Diabetes-Screening bei Erstdiagnose
- Schilddrüsenfunktion: Bei Verdacht auf Autoimmunthyreoiditis
Differentialdiagnosen
| Erkrankung | Abgrenzungskriterien |
|---|---|
| Leukoplakie | Homogen weiße Plaques, keine Netzstruktur, einseitig |
| Orale Candidiasis (Mundsoor) | Abwischbare Beläge, Pilznachweis, asymmetrisch |
| Lichenoide Reaktion | Medikamenten-/Kontaktallergie, reversibel nach Elimination |
| Pemphigus vulgaris, Pemphigoid | Blasenbildung, andere Lokalisation, Immunfluoreszenz |
| Plattenepithelkarzinom | Unregelmäßig, erhaben, schnelles Wachstum, einseitig |
Behandlung und Prognose des Lichen ruber
Der orale Lichen planus ist eine chronische Erkrankung ohne kausale Therapie. Die Behandlung konzentriert sich auf Symptomlinderung, Rezidivprophylaxe und Krebsfrüherkennung. Spontanremissionen sind möglich, aber selten und meist nur temporär.
Lokale Therapie:
Topische Kortikoide (Mittel der ersten Wahl):
- Clobetasol-Propionat 0,05% als Haftsalbe
- Triamcinolon-Acetonid als Mundspülung
- Betamethason als Lutschtabletten
- Anwendung: 2-3x täglich, ausschleichend dosieren
Alternative Lokaltherapeutika:
- Calcineurin-Inhibitoren (Tacrolimus, Pimecrolimus)
- Tretinoin-Gel bei therapieresistenten Fällen
- Lokalanästhetika zur symptomatischen Schmerzlinderung
Systemische Therapie:
Bei ausgedehnten oder therapieresistenten Formen:
- Prednisolon in niedriger Dosierung (< 10mg/Tag)
- Immunsuppressiva (Methotrexat, Azathioprin)
- Nur bei schweren Verläufen nach Nutzen-Risiko-Abwägung
Unterstützende Maßnahmen:
- Vermeidung irritierender Faktoren (scharfe Speisen, Alkohol, Nikotin)
- Optimierung der Mundhygiene mit milden Produkten
- Überprüfung von Zahnersatz auf scharfe Kanten
- Stressreduktion und psychologische Betreuung bei Bedarf
Prognose und Langzeitverlauf:
Die Prognose ist variabel: Während die retikuläre Form oft stabil verläuft, neigt die erosive Variante zu Rezidiven. Das Entartungsrisiko zum Plattenepithelkarzinom beträgt 0,5-2% und erfordert lebenslange Kontrollen im 3-6-Monats-Rhythmus.
Empfehlungen für Patienten
- Regelmäßige zahnärztliche Kontrollen alle 3-6 Monate
- Vermeidung bekannter Trigger (scharfe Speisen, Stress, Nikotin)
- Sanfte Mundhygiene mit fluoridhaltigen, aber reizstoffarmen Produkten
- Sofortige Vorstellung bei Veränderungen der gewohnten Läsionen
- Stressmanagement durch Entspannungstechniken
Lichen planus und Zahnersatz und Zahnimplantate: Was geht und was nicht?
Zahnimplantate sind bei retikulärem Lichen planus (weiße Netzmuster) problemlos möglich. Bei erosiven Formen mit wunden Stellen ist optimale Mundhygiene besonders wichtig.
Festsitzender Zahnersatz (Kronen, Brücken) ist herausnehmbaren Prothesen deutlich überlegen, da herausnemhbarer Zahnersatz durch Reibung neue Lichen planus-Herde auslösen können.
Worauf achten:
Materialverträglichkeit: Lichen planus-Patienten reagieren häufiger allergisch auf Quecksilber (Amalgam) und Kobalt (Metalllegierungen). Allergietest vor größeren Sanierungen kann sinnvoll sein.
Scharfe Kanten vermeiden – schlecht angepasster Zahnersatz reizt die ohnehin empfindliche Schleimhaut zusätzlich.
Fazit:
Lichen planus schränkt zahnärztliche Behandlungen nicht grundsätzlich ein. Sowohl Implantate als auch Zahnersatz-Alternativen sind erfolgreich möglich – wichtig sind biokompatible Materialien, optimale Passform und regelmäßige Kontrollen.
Oraler Lichen ist eine chronische Autoimmunerkrankung der Mundschleimhaut mit charakteristischen weißen Netzmustern (Wickham-Streifen). Die Erkrankung zeigt sich oft zuerst im Mund und kann über Jahre bestehen, wobei schmerzhafte Phasen mit beschwerdefreien Zeiten wechseln. Mit konsequenter Behandlung und regelmäßigen Kontrollen lassen sich die Beschwerden gut lindern, auch wenn eine Heilung meist nicht möglich ist – wichtig sind lebenslange Kontrollen wegen des geringen, aber vorhandenen Krebsrisikos.
IMPLANTAT-SPEZIALISTEN IN IHRER NÄHE
Scully, C., Carrozzo, M. (2008). Oral mucosal disease: Lichen planus. British Journal of Oral and Maxillofacial Surgery, 46(1), 15-21. https://doi.org/10.1016/j.bjoms.2007.07.199
Sugerman, P.B., et al. (2002). The pathogenesis of oral lichen planus. Critical Reviews in Oral Biology & Medicine, 13(4), 350-365. https://doi.org/10.1177/154411130201300405
Gonzalez-Moles, M.A., et al. (2019). Malignant transformation risk of oral lichen planus: A systematic review and comprehensive meta-analysis. Oral Oncology, 96, 121-130. https://doi.org/10.1016/j.oraloncology.2019.07.012
Alrashdan, M.S., et al. (2016). Oral lichen planus: a literature review and update. Archives of Dermatological Research, 308(8), 539-551. https://doi.org/10.1007/s00403-016-1667-2
Chrcanovic, B.R., et al. (2020). Dental Implants in Patients with Oral Lichen Planus: A Systematic Review. Medicina, 56(2), 53. https://doi.org/10.3390/medicina56020053
Górski, B. (2022). Dental Implant Treatment in Patients Suffering from Oral Lichen Planus: A Narrative Review. International Journal of Environmental Research and Public Health, 19(14), 8397. https://doi.org/10.3390/ijerph19148397
López-Jornet, P., et al. (2014). Dental implants in patients with oral lichen planus: a cross-sectional study. Clinical Implant Dentistry and Related Research, 16(1), 107-115. https://doi.org/10.1111/j.1708-8208.2012.00455.x
Hosseini, K., et al. (2021). Patch test of dental materials in Oral Lichen Planus with considering the role of saliva. Scientific Reports, 11, 8267. https://doi.org/10.1038/s41598-021-87778-8
Torrejon-Moya, A., et al. (2020). Oral Lichen Planus and Dental Implants: Protocol and Systematic Review. Journal of Clinical Medicine, 9(12), 4127. https://doi.org/10.3390/jcm9124127
Ärztliche Approbation 1991
Ärztekammer Nordrhein
Zahnärztliche Approbation 1994
Zahnärztekammer Nordrhein