Bläschen im Mund?
Blasen und Wunden der Mundschleimhaut und ihre Ursachen
Bläschen und Schleimhautveränderungen im Mund gehören zu den häufigsten Beschwerden in der Mundgesundheit. Hinter diesen Symptomen kann ein breites Spektrum an Ursachen stehen – von harmlosen Irritationen über virale Infektionen bis hin zu Autoimmunerkrankungen und seltenen Tumoren. Für Patienten ist es deshalb wichtig, grundlegende Unterschiede und Warnhinweise zu kennen, um einschätzen zu können, wann ein Arztbesuch erforderlich ist. Der folgende wissenschaftlich fundierte Leitfaden gibt eine systematische Übersicht über die häufigsten Differenzialdiagnosen, ihre charakteristischen Merkmale und diagnostischen Kriterien.
Was ist der Unterschied zwischen Aphten, Blasen und Wunden im Mund?
- Vesikel (Bläschen): Kleine, mit Flüssigkeit gefüllte Erhebungen der Mundschleimhaut (≤ 1 cm Durchmesser)
- Bullae: Größere Blasen (> 1 cm Durchmesser)
- Aphten: schmerzhafter, umschriebener , meist rundlicher Schleimhautdefekt der tiefere Gewebeschichten nicht erreicht
- Ulzerationen: Tiefergehende Gewebedefekte nach Blasenruptur, die über die Basalmembran (Barriere unterhalb der Zellschicht) hinausgehen und Nervenendigungen freilegen
- Erosionen: Oberflächliche Schleimhautdefekte, die die Basalmembran nicht durchbrechen
Da Bläschen im Mund aufgrund der ständigen mechanischen Beanspruchung und der zarten Beschaffenheit der Mundschleimhaut rasch platzen, ist es selten möglich, intakte Vesikel oder Bullae intraoral zu beobachten. Dies erschwert die unmittelbare klinische Diagnose erheblich, da meist nur noch Erosionen oder Ulzerationen sichtbar sind.
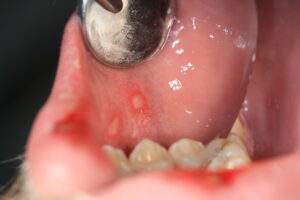
Erst Bläschen dann Aphten. Hier: Stomatitis herpetica
Wie kann man Bläschen und Wunden im Mund unterscheiden?
So zeigen sich die wichtigsten Schleimhauterkrankungen
| Erkrankung | Lokalisation | Erscheinungs-bild | Charakteristische
Merkmale |
|---|---|---|---|
| Lokale Irritation /Trauma |
Wangen, Lippen, Zunge (mechanisch beanspruchte Stellen) | Einzelne randständige Läsionen | Eindeutiger Zusammenhang mit Bissverletzung, Prothesen, scharfen Zähnen, schnelle Abheilung |
| Rezidivierende aphthöse Stomatitis |
Bewegliche Schleimhaut (Lippen/Wangen innen, Zungenrand, weicher Gaumen) | Runde Ulzera mit gelblich-weißer Auflagerung und rotem Rand | Sehr schmerzhaft, keine Vesikel-Vorstufe, nicht ansteckend, wiederkehrend (7-10d) |
| Herpes simplex (HSV-1) | Lippenrand und angrenzende Haut, bei Kindern auch intraoral | Gruppierte kleine Vesikel → Ulzera → Krusten | Prodromalsymptome (Kribbeln 12-36h), hochansteckend, Primärinfektion schwerer |
| Herpes zoster (Gürtelrose) | Einseitige Verteilung entsprechend Dermatom, selten rein intraoral | Bläschen auf gerötetem Grund, streng einseitig | Starke neuralgiforme Schmerzen, meist >50 Jahre, bei Immunsuppression häufiger |
| Hand-Fuß-Mund-Krankheit | Zunge, Wangenschleimhaut, Gaumen + Hautläsionen an Händen/Füßen | Kleine ovaläre Vesikel → Ulzera | Häufig Kinder, leichtes Fieber, Coxsackievirus A16, sehr ansteckend, selbstlimitierend |
| Pemphigus vulgaris | Mundschleimhaut Erstmanifestation (71%), besonders Wangenschleimhaut (30%) | Schnell platzende Blasen → persistierende schmerzhafte Erosionen | Positiver Nikolsky-Test, 40-60J, oft monatelange Diagnoseverzögerung, chronisch |
| Bullöses Pemphigoid | Primär Haut, nur 10-25% mit oraler Beteiligung | Kleine, langsam entstehende, weniger schmerzhafte Läsionen | Subepidermale Blasenbildung, meist >70J, Medikamenten-assoziiert (Amlodipin) |
| Mukosales Pemphigoid (MMP) | Primär Schleimhäute (91%), besonders Gingiva (64%) | Desquamative Gingivitis, subepidermale Blasenbildung | Vernarbungstendenz, 50-70J, chronisch-progressiv, „High-risk“ bei extraoraler Beteiligung |
| Orale Candidose (Mundsoor) | Zunge, Gaumen, Wangentaschen | Weißliche abwischbare Beläge → rote erosive Bereiche | Brennen, Geschmacksstörung, bei Erwachsenen meist Grunderkrankung, Immunsuppression |
| Bakterielle Infektionen | Variable Lokalisation, häufig Gingiva | Ulzerationen mit Schwellung und Eiterbildung | Fieber, lokale Lymphadenopathie, nach Zahnbehandlungen, bei Immunschwäche |
| Systemerkrankungen | Multiple Lokalisationen | Polymorphe Manifestationen, multiple Ulzera | Gleichzeitige Läsionen an Augen, Haut, Genitalien (Morbus Behçet, Zöliakie, EM) |
So kann man blasenbildende Munderkrankungen unterscheiden
Klinischer Verlauf und Schmerzcharakteristik
- Herpes simplex: Prodromalsymptome (Kribbeln/Brennen), gruppierte Vesikel, Spontanheilung in 7-10 Tagen
- Aphthöse Stomatitis: Erscheint als Papula (nicht Vesikel), sehr schmerzhaft, keine Ansteckungsgefahr
- Pemphigus vulgaris: Sehr schmerzhafte, schnell zerfallende Blasen, persistierend ohne Therapie
Lokalisation und Verteilungsmuster
- Herpes simplex: Primär unbeweglich Schleimhaut (Gingiva, harter Gaumen) und Lippenrand
- Aphthöse Stomatitis: Ausschließlich bewegliche Schleimhaut
- Hand-Fuß-Mund-Krankheit: Charakteristische zusätzliche Hautmanifestationen an Händen und Füßen
- Systemische Begleitsymptome
Fieber und Lymphknotenschwellung: Besonders bei viralen Infektionen (Herpes, Hand-Fuß-Mund-Krankheit, EBV-Mononukleose)
Chronischer Verlauf mit extraoralen Manifestationen: Hinweise auf Autoimmunerkrankungen (Pemphigus, Pemphigoid)
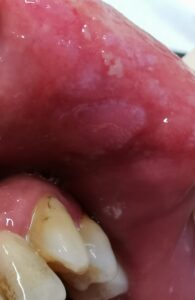
Bläschen, Aphten, flächige Erosionen. Hier: Soorstomatitis
Warnhinweise: Wann ist eine ärztliche Abklärung erforderlich?
Unbedingt (zahn)ärztlich abklären lassen sollten Sie:
- Andauernde Läsionen: Bläschen oder Ulzera, die länger als 14 Tage bestehen
- Schwere Symptomatik: Starke Schmerzen, Schluckbeschwerden, Unfähigkeit zu essen oder trinken
- Allgemeine Krankheitsszeichen: Fieber, Lymphknotenschwellung, allgemeine Krankheitssymptome
- Wiederkehrende Veränderungen: rezidivierende Läsionen ohne erkennbare Ursache
- Auftreten an verschiedenen Körperegionen: Gleichzeitige Blasen und Geschwüre an Haut, Genitalien und Augen
- Risikopatienten: Immunsuppression durch Erkrankung oder Medikamente
- Desquamative Gingivitis: Chronische Zahnfleischveränderungen mit Blasenbildung
Diagnostisches Vorgehen beim Arzt
Klinische Untersuchung
- Anamnese: Dauer, Schmerzcharakter, Rezidivneigung, Medikamenteneinnahme, Grunderkrankungen
- Klinische Inspektion: Form, Größe, Lokalisation und Verteilungsmuster der Läsionen
- Nikolsky-Test: Bei Verdacht auf Pemphigus – Auslösung von Erosionen durch seitlichen Druck
Weiterführende Diagnostik
- Mikrobiologische Abstriche: Erregernachweis bei Verdacht auf virale oder bakterielle Infektionen mittels PCR oder Kultur
- Zytologie (Tzanck-Test): Nachweis akantholytischer Zellen bei Pemphigus
- Histopathologie: Bei Verdacht auf Autoimmunerkrankungen oder Tumoren
- Direkte Immunfluoreszenz: Goldstandard für Pemphigus (IgG interzellulär) und Pemphigoid (IgG linear basal)
- Serologie: ELISA für Anti-Desmoglein-3-Antikörper bei Pemphigus, Anti-BP180 bei Pemphigoid
Differenzialdiagnostische Kurzübersicht
| Erkrankung | Vesikel/Ulzera | Primärlok. & Verlauf | Ansteckend & Alter |
|---|---|---|---|
| Herpes simplex | Vesikel ++, Ulzera + | Lippen/Gingiva, rezidivierend | Ja, alle Altersgruppen |
| Herpes zoster | Vesikel ++, Ulzera + | Einseitig, akut | Ja, meist >50 Jahre |
| Pemphigus vulgaris | Vesikel ++, Ulzera ++ | Mundschleimhaut, chronisch | Nein, 40-60 Jahre |
| Bullöses Pemphigoid | Vesikel +, Ulzera + | Haut >> Mund, chronisch | Nein, >70 Jahre |
| Mukosales Pemphigoid | Vesikel +, Ulzera ++ | Gingiva, chronisch | Nein, 50-70 Jahre |
| Aphthöse Stomatitis | Keine Vesikel, Ulzera ++ | Bewegliche Schleimhaut, rezidivierend | Nein, alle Altersgruppen |
| Hand-Fuß-Mund | Vesikel +, Ulzera + | Mund + Extremitäten, selbstlimitierend | Ja, hauptsächlich Kinder |
| Candidose | Keine Vesikel, Ulzera + | Zunge/Gaumen, bei Immunsuppression | Gering ansteckend, alle Altersgruppen |
Legende: ++ = sehr häufig/stark ausgeprägt | + = häufig/mäßig ausgeprägt
Herausforderung für Zahnarzt und Arzt
Häufige Fehldiagnosen bei Mundschleimhauterkrankungen
Viele Patienten mit oralen Manifestationen von Pemphigus vulgaris werden initial als rezidivierende aphthöse Stomatitis, Morbus Behçet, Erythema multiforme oder erosiver Lichen planus der Mundschleimhaut fehldiagnostiziert.
Prognostische Faktoren
Bei Pemphigus vulgaris zeigt sich eine durchschnittliche Diagnoseverzögerung von 6 Monaten, wobei Männer später zur Diagnose kommen als Frauen. 76% der Patienten entwickeln eine therapierefraktäre Erkrankung.
Therapeutische Konsequenzen
Eine frühzeitige Diagnose oraler Autoimmunerkrankungen ermöglicht den Einsatz niedrigerer Medikamentendosen über kürzere Zeiträume und kann die Ausbreitung auf die Haut verhindern.
implantate.com-Fazit
Bläschen und Ulzera im Mund haben viele mögliche Ursachen. Die Eigenbeobachtung von Lokalisation, Verlauf, Schmerz und Zusatzsymptomen hilft, der zugrundeliegende Erkrankung auf die Spur zu kommen. Jedoch sollte man bei unklaren, langanhaltenden oder immer wiederkehrenden Beschwerden einen Zahnarzt oder Dermatologen (Hautarzt) zur Abklärung und zum Ausschluss schwerwiegender Erkrankungen konsultieren..
IMPLANTAT-SPEZIALISTEN IN IHRER NÄHE
Izzetti, R., et al. (2020). Ultra-high frequency ultrasound in the differential diagnosis of oral pemphigus and pemphigoid. https://pubmed.ncbi.nlm.nih.gov/33405267/
Morais, H.G.F., et al. (2024). Pemphigus vulgaris and mucous membrane pemphigoid: A systematic review of clinical manifestations, diagnosis, and treatment. https://pubmed.ncbi.nlm.nih.gov/38960026/
Ghom, A.G., et al. (2016). Diagnostic Features of Common Oral Ulcerative Lesions: An Updated Decision Tree. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5066016/
Rastogi, V., et al. (2014). Diagnostic procedures for autoimmune vesiculobullous diseases: A review. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4409184/
Suliman, N.M., et al. (2019). Oral Lesions in Autoimmune Bullous Diseases: An Overview of Clinical Characteristics and Diagnostic Algorithm. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6872602/
Spezielle Erkrankungen:
Alhamid, R.F., et al. (2023). Oral Pemphigus Vulgaris: A Case Report With Review of Literature. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10723022/
Kajihara, R., et al. (2024). Clinical characterization of pemphigoid with oral lesions: A case series. https://www.sciencedirect.com/science/article/abs/pii/S2212555823001850
Taylor, M., et al. (2023). Oral Candidiasis. StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK545282/
Cather, J.C., & Menter, M.A. (2002). Vesicular eruption including the mouth. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1276343/a
Diagnostische Verfahren:
Cornely, O.A., et al. (2024). Global guideline for the diagnosis and management of candidiasis. https://www.thelancet.com/journals/laninf/article/PIIS1473-3099(24)00749-7/fulltext
Santonocito, S., et al. (2024). Analysis of a Combination Therapy Protocol for the Treatment of Oral Mucous Membrane Pemphigoid. https://onlinelibrary.wiley.com/doi/10.1155/2024/5524514
Hussain, M.H., et al. (2021). Pemphigus Vulgaris and Bullous Pemphigoid of the Upper Aerodigestive Tract: A Review Article. https://karger.com/orl/article/83/6/395/821262/Pemphigus-Vulgaris-and-Bullous-Pemphigoid-of-the
Ärztliche Approbation 1991
Ärztekammer Nordrhein
Zahnärztliche Approbation 1994
Zahnärztekammer Nordrhein