Welche Risiken haben Implantate? Wann sollten man auf Implantate verzichten?
Periimplantitis - entzündetes Implantat
Was ist eine Periimplantitis?
Der Begriff Periimplantitis beschreibt eine Entzündung des Gewebes um ein Implantat herum („periimplantär„), betrifft also das Zahnfleisch und den Knochen. Wenn die Entzündung allerdings rein auf das Zahnfleisch begrenzt ist, würde man von einer periimplantären Mukositis oder Gingivitis sprechen. Erst beim Auftreten von Knochenverlust um das Implantat entsteht eine gefährliche Problematik. Dann wäre die Bezeichnung periimplantäre Ostitis (=Knochenentzündung) präziser, allerdings hat sich der Begriff Periimplantitis für eine Implantatentzündung fest eingebürgert.
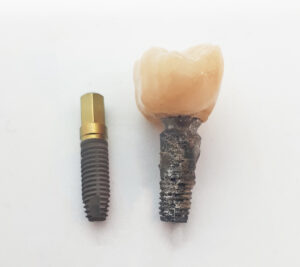
Vergleich saubere Implantatoberfläche und durch Periimplantitis infiziertes Implantat
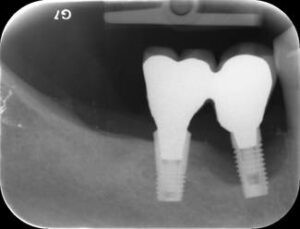
Starker Knochenabbau um ein Implantat im Röntgenbild
Warum entzündet sich ein Implantat?
Die Periimplantitis ist die vielleicht gefürchtetste Komplikation bei Implantaten. Sie wird durch den Angriff von Bakterien verursacht, die sich in Form von Plaque und Biofilmen auf den Oberflächen anheften und bei zu langer Verweildauer eine Entzündung entfachen. Der Vorgang ist mit einer Parodontitis an Zähnen vergleichbar. Wenn sie sich direkt nach der Implantation entwickelt (Frühinfekt) findet eine Einheilung (Osseointegration) oftmals gar nicht statt und das Implantat geht verloren.
Eine Implantatentzündung, die sich im Lauf der Zeit entwickelt, kann unentdeckt bleiben, da sie nicht immer Beschwerden macht. Mehr über die Ursachen der Periimplantitis.
Die Phasen der Implantatentzündung.
Behandlung der Periimplantitis: Was kann man tun?
Den größten Erfolg im Kampf gegen die Periimplantitis wird man mit einer guten Prophylaxe erzielen.
• Effektive Mundhygiene in Kombination mit einer professionellen Zahnreinigung.
• Risikofaktoren (s.u.) soweit wie möglich eliminieren
Wenn bereits eine Entzündung mit Knochenabbau besteht, ist eine erfolgreiche Behandlung schwierig. Die Bakterien lassen sich nämlich nicht so leicht von der Implantatoberfläche entfernen und der Entzündungsprozess kann sich je nach individueller Immunreaktion sogar verselbstständigen.
Stufentherapie der Periimplantitis
1. Reinigung der Implantatoberfläche mit Desinfektion (z.B. spezielle Pulverstrahlbehandlung und auch Laser bzw. die photodynamische Therapie), Einsatz von Spülungen, Lacken. Geschlossenes Verfahren ohne Aufklappen des Zahnfleischs.
2. wie Punkt 1, aber als offene Behandlung (chirurgisches Verfahren); evtl. Ruhigstellung (Zahnersatz zeitweise runter nehmen).
3a. Bei Erfolg Abwägen eines Knochenaufbaus
3b. Rechtzeitiges Abwägen der Implantatentfernung (Explantation) um weiteren Knochenverlust zu vermeiden und ein Übergreifen der Infektion auf andere Implantate oder Zähne zu verhindern.
Mehr über die Behandlung der Periimplantitis
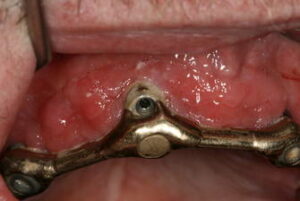
Deutliche Entzündung um ein Implantat
| Faktor | Risiko | behandelbar |
|---|---|---|
| Schlechte Mundhygiene | ++ | ++ |
| Rauchen | ++ | ++ |
| Bestehende Parodontitis | +/++ | + |
| Zementreste am Implantat | ++ | ++ |
| Genetische Veranlagung | ++ | –– |
Wichtigste Therapie: Risikofaktoren eliminieren!
Schlechte Mundhygiene
Wenn Bakterien die Oberfläche des Implantats besiedeln können, kann das für den entscheidenden Angriff auf den Grenzbereich Implantat-Zahnfleisch-Kieferknochen sorgen.
Therapie: Eine effektive Mundhygiene kann das verhindern.
Richtige Pflege für jedes Implantat
Rauchen
Rauchen ist einer der am größten und am besten untersuchten Risikofaktoren für die Entwicklung einer Periimplantitis. Zur Vertiefung der Thematik: Rauchen und Implantate.
Therapie: Karenz
Parodontose
Eine vorhandene Parodontitis ist ein Zeichen für eine ungünstige Immunreaktion auf Bakterien am Zahnfleisch und Kieferknochen.
Therapie: Systematische Therapie der Parodontitis.
Biologisch-anatomische Faktoren
Gering durchbluteter, schlecht ernährter oder zu dünner Knochen baut sich leichter ab und kann leichter angegriffen werden. Festes Zahnfleisch (fixierte Gingiva) ist widerstandsfähiger als weiche (unbefestigte) Mundschleimhaut, die für die Implantat-Durchtrittstelle als weniger gut geeignet gilt.
Therapie: gegebenenfalls Knochenaufbau, Verbreiterung des festen Zahnfleischanteils
Chirurgisch-implantologische Faktoren
Ein falsch positioniertes Implantat kann die Mundhygiene verschlechtern oder eine ungünstige Belastung nach sich ziehen.
Therapie: bestmögliche Implantatpositionierung durch den Implantologen
Zementreste bei zementierten der Implantatkronen
Ein hohes Entzündungsrisiko besteht dann, wenn Zementreste unterhalb des Zahnfleischs verbleiben.
Therapie: besonders große Sorgfalt bei der Zementrestentfernung. Im Röntgenbild sind Zementreste meist gut zu erkennen.
Der aufgesetzte Zahnersatz
Schlecht durchdachter Zahnersatz kann zu Fehlbelastungen und schlechter Pflegbarkeit führen
Therapie: Sorgfältige Planung/Konstruktion des Zahnersatzes.
Genetische Faktoren
Die Art wir der Körper sich mit einem bakteriellen Angriff auseinandersetzt, die Immunreaktion, hat wesentlichen Einfluss auf das Ausmaß der Entzündungsreaktion und damit auf die Schwere einer Periimplantitis.
Therapie: Immunreaktionen kann man allenfalls unterdrücken. Die therapeutischen Ansätze sind zurzeit jedoch dürftig.
Immunschwäche durch Vorekrankungen und Medikamente
Das sind seltenere Konstellationen, die in ihrem Einfluss nicht sicher zu beurteilen sind.
Ursachen und Risiken für eine eine Periimplantitis und Mucositis
IMPLANTAT-SPEZIALISTEN IN IHRER NÄHE

Kornman KS, Crane A, Wang H-Y, Di Giovine FS, Newman MG, Pirk FW, Wilson Jr. TG, Higginbottom FL, Duff GW: The interleukin-1 genotype as a severity factor in adult periodontal disease. J Clin Periodontol (1997) 24:72-77
N.U. Zitzmann, C. Walter1, T. Berglundh; Ätiologie, Diagnostik und Therapie der Periimplantitis – eine Übersicht. Deutsche Zahnärztliche Zeitschrift 61(2006)
Heitz-Mayfield LJ., Peri-implant diseases: diagnosis and risk indicators, J Clin Periodontol. 2008 Sep;35(8 Suppl):292-304.
3. Europäische Konsensuskonferenz (EuCC) Cologne 2008, Periimplantitis: Prävention – Diagnostik – Therapie
Heidi Kuula, Periodontitis And Peri-Implantitis Biomarkers In Human Oral Fluids And The Null-Allele Mouse Model, Academic Dissertation,To be presented with the permission of the Faculty of Medicine, University of Helsinki, for public discussion in the Lecture Hall 1 at Biomedicum Helsinki, Haartmaninkatu 8, Helsinki, on June 12th 2009, at 12 noon, Helsinki 2009 Javed
F, Almas K, Die Osseointegration von Zahnimplantaten bei Patienten unter Bisphosphonaten, J Periodontol. 2010 Apr; 81(4): 479-84
Hemant Kumar Gupta, Amit Garg, Navjot Kaur Bedi; Peri-Implantitis: A Risk Factor In Implant Failure; Journal of Clinical and Diagnostic Research. 2011 Feb, Vol-5(1):138-141
Arakawa H, Uehara J, Hara ES, Sonoyama W, Kimura A, Kanyama M, Matsuka Y, Kuboki T.; Matrix metalloproteinase-8 is the major potential collagenase in active peri-implantitis, J Prosthodont Res. 2012 Oct 17. pii: S1883-1958(12)00088-6. doi: 10.1016/j.jpor.2012.07.002.
Naert I, Duyck J, Vandamme K., Okklusale Überbelastung und Knochen- /Implantatverlust. Clin Oral Implants Res. 2012 Oct; 23 Suppl 6:95-107. doi: 10.1111/j.1600-0501.2012.02550.x
Manzoor B, Suleiman M, Palmer RM., Int J Oral Implants Maxillofac. 2013 Mai-Jun; 28 (3) :729-38. doi: 10.11607/jomi.2819
N.U. Zitzmann, C. Walter1, T. Berglundh; Ätiologie, Diagnostik und Therapie der Periimplantitis – eine Übersicht. Deutsche Zahnärztliche Zeitschrift 61(2006)
Hemant Kumar Gupta, Amit Garg, Navjot Kaur Bedi; Peri-Implantitis: A Risk Factor In Implant Failure; Journal of Clinical and Diagnostic Research Feb, Vol-5(1):138-141, 2011
Kölner ABC-Risiko-Score, 7.Europäische Konsensuskonferenz des BDIZ-EDI
Literatursammlung zur Periimplantitis auf implantate.com